反轉缺血腦中風 中國附醫取栓術 高效打通多快好
台灣每年有4萬人次的缺血性腦中風發生,即使經最佳藥物 (含靜脈血栓溶解劑) 治療後仍有1萬人死亡,存活者多合併失能或認知功能受損,且腦中風引起的重度失能平均每人臥床長達七年,已成為國內長照負擔難題。一旦腦血管阻塞,腦細胞缺氧受損,每分鐘約190萬個腦細胞死亡,因此中國附醫腦中風治療權威–周德陽院長偕同神經科 蔡崇豪主任與神經放射科 嚴寶勝主任,以超高效率跨部門整合團隊,引進最新腦中風治療技術,分秒必爭,搶救缺血腦細胞。
過去腦中風治療主要為靜脈溶栓(IV-tPA)與照護腦中風併發症(如緊急開顱手術)。缺血性腦中風約兩三成患者為大血管阻塞,這類患者即使經靜脈溶栓劑治療,約20%能打通血管,且溶栓治療時間窗窄,並有40多項治療禁忌症。另外,大血管阻塞後若出現腦腫、腦出血合併腦幹壓迫,死亡率為八成。此時進行緊急開顱手術,可降低死亡率,但功能性預後仍差,缺血性腦中風治療已成為醫學治療上的瓶頸。
中國附醫腦中風中心過去已有優良腦中風血栓溶解劑治療流程,並且是全國溶栓治療比率與量最大的標竿醫院。該中心於2014年成功引進經腦動脈取栓術,並透過最新的取栓器械與團隊流程優化,大幅提升血管打通率。最新取栓器械可讓施術者清楚看到支架張開狀態,並同時合併中介導管吸血塊,增強一次血管打通率。腦動脈血栓去除術在前循環發病8小時和後循環24小時內患者皆可適用,已成為腦中風治療最新指引。且過往普遍擔憂施打靜脈溶栓治療後是否能立即銜接經動脈血管取栓術,中國附醫從多次治療結果與醫學期刊發表共同結論是兩種治療中間不需觀察栓溶效果即可橋接治療,間接爭取更多治療時間,減少腦細胞缺血缺氧,逆轉中風危機。
擁有優質的醫學技術之外,搶救流程動線規劃也是首重目標之一,中國附醫秉持『搶救腦細胞,盡早打通大血管』原則,因此一旦急性腦中風病患進入急診,便啟動搶救流程(註:以下數據為中位數):
- 神經內科醫師8分鐘內抵達,統籌中風病人後續治療。
- 13分鐘內進行腦部斷層檢查,無須等待腎臟報告即可進行顯影劑的腦部電腦斷層(屆臨洗腎者除外)。
- 54分鐘時施打靜脈溶栓術。
- 96分鐘鼠蹊部穿刺,旋即進行經動脈取栓術,隨即轉往腦中風中心加護病房照護。
- 之後24小時會診復健科給予病人完整治療。

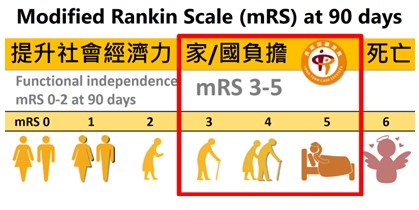
此外,中國附醫與國際期刊皆證實全身麻醉合併取栓術治療效果與安全性皆大為提升,因此團隊結合麻醉部24小時待命並在30分鐘內以搶救刀標準配合執行經腦動脈取栓術,藉由整合麻醉介入速度,使得穿刺時間縮短、提升治療流暢度,並減少肺炎和經腦動脈取栓手術風險。從橋接治療、優化急性腦中風啟動流程與器械技術、多科整合、區域合作,三個月之後患者獨立生活比率逐漸升高,個案modified Rankin Scale (mRS) 0-2者占比已有39.2%(註1)。
在未來計畫目標中,中國附醫將持續為『台灣中區中風守護者』領導者,因台灣中區幅員遼闊、居民眾多,但在城鄉醫療資源不平均的情況下,整合腦中風治療院所間之資源共享運用更為重要,畢竟具有腦血管介入治療能力的院所和醫師目前極少,加上腦中風治療刻不容緩,假使治療或轉院過程未能整合醫療資訊,重複性的檢查或不清楚的轉送流程將拖延患者治療時間與可能出現高風險轉送。因此中國附醫腦中風中心積極完善中風登錄系統,並且主動回饋治療資訊給相關醫療體系,以利追蹤個案病史、監測病患狀態及預防二次中風的機率,甚至配合照護網提升預後復健能力。後續將放眼國際,成立亞太地區腦中風醫療訓練基地,給予各國腦中風治療技術與流程建議,並積極培養取栓人才,解決亞洲人盛行率極高的腦中風複雜問題。
註1:腦中風一般都是以三個月Modified Rankin Scale (mRS) 作療效評估:一般認定Functional independence (可獨立生活不需協助者) 即為 mRS 0-2分,是國際公認的Good outcome。

※中國醫學大學附設醫院腦中風中心以『存活一瞬間-經腦動脈取栓術反轉缺血腦中風』的項目,於2017年獲得醫療院所類醫院特色醫療組SNQ「國家品質標章」認證。歡迎與其洽詢相關治療技術與流程整合之交流合作。
撰文/SNQ推廣中心 林品蕎