每日健康/洪素卿
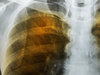
久咳不癒就醫?竟是泌尿道上皮癌轉移。一名婦人因為久咳就醫,經X光檢查發現肺部好像「有東西」;經轉診發現,竟是婦人的泌尿道上皮癌復發轉移到了肺部、已經是第四期。
醫師嘗試為她化療、但三個月後腫瘤再度惡化,所幸接下來的免疫治療對她奏效,不僅肺部腫瘤消失、年近八十的她持續接受治療迄今超過一年半,仍持續追蹤治療中。
晚期尿路上皮癌 體弱患者治療選擇少 存活受限
收治該名患者的馬偕醫院血液腫瘤科醫師林煥超指出,台灣一年膀胱癌、輸尿管癌以及腎盂癌等泌尿道上皮細胞癌患者新增超過三千人。其中膀胱癌最多,一年新增超過兩千人。
這類患者若能早期發現,可以透過手術治療。以膀胱癌為例,早期發現可藉由手術刮除膀胱內腫瘤,就算是癌細胞已經進入肌肉層或是侵犯到膀胱外組織,配合化學治療加上根除性的膀胱切除、加上淋巴結清除,仍有機會痊癒。
不過,一旦出現遠端轉移、也就是已經是四期,治療選擇相對受限,過去幾乎只有化療一途。
但問題是,晚期泌尿道上皮癌最有效的鉑金類化療藥物,主要經過腎臟代謝,而這些晚期尿路上皮癌患者除了五成以上年紀偏長、體力不佳,還常常合併有泌尿道感染、腎功能不佳,或是有一些心肺疾病共病等問題,約有三成不太適合接受這類化療。以致部分患者只能接受療效比較沒有那麼好的化療藥物、或乾脆接受支持性療法,因而只能多幾個月存活。
直到近年因為免疫治療問世,才讓這些患者有了新的治療選擇
免疫治療可望延命 年老、腎衰患者治療成效相當
以這名患者為例,她在五年前診斷出來左邊腎盂的泌尿道上皮癌三期合併膀胱原位癌,當時接受了單側腎臟切除、膀胱灌注治療後,以為自己開完刀就好了,沒有再回診。直到兩年前因為咳嗽去診所,才發現腫瘤已經復發轉移。
「一開始也是先選擇幫她做化療。但做完治療三個月後,腫瘤又長出來了」,林煥超說,雖然也曾評估是不是繼續做二線化療?但考慮到患者年長、又曾置放心血管支架、還有糖尿病等許多共病,而且只剩下一顆腎臟、腎功能不好,加上患者的兒女很積極希望能幫媽媽治療,於是選擇了免疫治療。結果,治療兩個多月後,追蹤時發現腫瘤已經消失。
林煥超指出,先前研究發現,免疫治療若加入作為二線治療,不僅治療反應持續時間增加,甚至可以延長存活。今年的美國腫瘤醫學年會ASCO發表回溯先前幾個研究的結果更發現,使用免疫治療患者的臨床效益:包括「完全緩解」、「部分反應」或「疾病穩定」等,大約可以達到四、五成。其中,達到完全反應的病人,在經過兩年半追蹤後、還有九成繼續存活。
而先前在歐洲泌尿醫學會發表的大型免疫試驗SAUL和隨後更新的研究更確認,即便是腎臟功能比較差的族群、或是年紀非常高的75歲、85歲以上這群人,使用免疫治療時,其存活情況跟過往研究沒有太大差別,療效也相當。
健保給付有條件 醫病溝通尋求最適合治療策略
目前免疫檢查點抑制劑類藥物,已是第一線鉑金類化療失敗後的標準治療;此外,對於局部晚期或是遠端轉移的尿路上皮癌,不適合接受一線傳統化療的病患,目前這兩者我國健保都已經有條件納入給付。
健保署目前要求患者 生物標記(PD-L1)表現量需達一定數值及身體狀況良好,才會給付。但其實局部晚期或是遠端轉移的尿路上皮癌患者,免疫治療其適應症其實並不一定需要去看生物標記,生物標記可作為輔助參考,有些病人就跟個案這個阿嬤一樣、雖然表現量不高,卻一樣有機會達到完全反應。在一線不適合接受傳統化療的病患,像是腎功能不佳、年老等族群,也可以考慮一線接受免疫療法,病患還需就治療與醫師充分溝通、找出最合適自己的治療選擇。
延伸閱讀:〈血尿「不痛」更可怕,58歲女性泌尿上皮癌切除6器官〉
延伸閱讀:〈有顏色卻不會痛 彰化老翁血尿檢查 膀胱竟塞滿「百顆石頭」〉